- » Seite vorlesen
- » Seite drucken
Infektionsschutz bei Kindern und Jugendlichen
Der Kinder- und Jugendgesundheitsdienst dokumentiert die nach dem Infektionsschutzgesetz meldepflichtigen Krankheiten bei Kindern und Jugendlichen. Dazu berät er intensiv sowohl Gemeinschaftseinrichtungen wie Schulen und Kindergärten als auch Eltern bei individuellen Fragen. Zusammen mit der Abteilung Gesundheitsschutz werden bei Bedarf auch weitergehende Ermittlungen und Maßnahmen bei besonders ansteckenden Infektionskrankheiten oder Ausbrüchen in Gemeinschaftseinrichtungen wie z. B. Masern, Hepatitis A, oder bei Befall mit Läusen oder Krätze durchgeführt.
Hilfreiche Informationen finden sie auch auf der Seite der Bundeszentrale für gesundheitliche Aufklärung BZGA
Erregersteckbriefe
Erreger/Vorkommen
Das Varizella-Zoster-Virus (VZV) kann zwei verschiedene klinische Krankheitsbilder verursachen:
- bei Erstinfektion: Varizellen (Windpocken)
- nach früher durchgemachten Windpocken: Herpes zoster (Gürtelrose)
Übertragungsweg
Anders als bei Windpocken ist die Gürtelrose weniger ansteckend, da nur die virushaltige Bläschenfüllung infektiös ist. Daher ist der Hauptübertragungsweg hier die Schmierinfektion, vor allem über die Hände. Durch Abdecken der Hautläsionen kann das Ansteckungsrisiko deutlich reduziert werden.
Wer noch keine Windpocken-Erkrankung durchgemacht hat und nicht dagegen geimpft ist, kann sich durch den Kontakt zu Gürtelrose-Bläschen mit dem Varizella-Zoster-Virus anstecken und zunächst an Windpocken erkranken.
Auch außerhalb des Körpers können die Viren einige Stunden bis wenige Tage ansteckend bleiben. Mögliche Übertragung: Türgriffe, Handläufe, Wasserhähne, Spielsachen etc.
Krankheitserscheinungen
Die Gürtelrose ist ein endogenes Rezidiv und kann nur bei Patienten mit durchgemachter Varizelleninfektion auftreten.
Bei der Gürtelrose treten typischerweise flüssigkeitsgefüllte Bläschen auf. Sie röten sich, schwellen an und schmerzen. Meistens sind sie auf einen Hautabschnitt einer Körperhälfte begrenzt, in der Regel gürtelförmig am Rumpf, seltener auch am Kopf oder Hals. Nach 1 bis 2 Wochen heilen die Bläschen unter Krustenbildung ab. Bei Kindern verläuft die Erkrankung im Allgemeinen gutartig, bei Erwachsenen können erhebliche Schmerzen durch eine akute Neuritis auftreten. In der Regel verschwinden die Schmerzen zusammen mit dem Hautausschlag. Die Schmerzen können jedoch auch nach der Abheilung bestehen bleiben, zum Teil jahrelang. Mögliche, aber seltene Komplikationen sind Nerven- oder Gehirnentzündungen.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit besteht vom Beginn des Exanthems bis zur vollständigen Verkrustung, meist 5 – 7 Tage.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit liegt im Durchschnitt bei 14 – 16 Tagen, maximal 8 – 28 Tage.
Vorbeugende Maßnahmen
Seit Dezember 2018 empfiehlt die STIKO zum Schutz vor Herpes zoster, seinen Komplikationen und Spätfolgen allen Personen ab dem Alter von 60 Jahren die Impfung mit einem Totimpfstoff gegen Gürtelrose.
Die Krankheit tritt bei Personen mit Varizellenimpfung deutlich seltener auf.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Die Gürtelrose ist nicht im § 34 IfSG aufgeführt und wird daher auch nicht in den Empfehlungen zur Wiederzulassung berücksichtigt. Da die Übertragung ausschließlich über Kontakt mit dem Bläscheninhalt erfolgt, kann durch eine vollständige Abdeckung der Läsionen und bei strenger Einhaltung der Basishygiene das Übertragungsrisiko minimiert werden.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Die Hand-Fuß-Mundkrankheit wird vorwiegend durch Enteroviren der Gruppe A (Coxsackie-A-Viren, Enterovirus 71) übertragen.
Enteroviren sind weltweit vorkommende Erreger mit einer hohen Ansteckungsfähigkeit.
An der Hand-Fuß-Mund-Krankheit kann jeder erkranken, sie tritt aber vor allem bei Kindern unter zehn Jahren auf.
Übertragungsweg
Eine Übertragung der Erreger der HFMK erfolgt von Mensch zu Mensch durch direkten Kontakt mit Körperflüssigkeiten oder Stuhl. Die Erreger können auch über gemeinsam genutzte Gegenstände, wie beispielsweise Spielzeug weitergereicht werden. Eine Übertragung durch die Hände spielt hier eine wesentliche Rolle.
Die Viren können im Stuhl wochenlang und auch von symptomfrei erkrankten Menschen ausgeschieden und weiterverbreitet werden.
Krankheitserscheinungen
Die ersten Krankheitszeichen sind üblicherweise Fieber, verminderter Appetit und Halsschmerzen. Ein bis zwei Tage nach Einsetzen des Fiebers zeigen sich schmerzhafte kleine rote Flecken an der Mundschleimhaut, vor allem an Zunge und Zahnfleisch, die zu Bläschen und kleinen Geschwüren werden. Nochmals ein bis zwei Tage später treten weitere rote Flecken vor allem an Handflächen und Fußsohlen auf. Auch Gesäß, Genitalbereich, Knie und Ellenbogen können betroffen sein. Es kann Juckreiz auftreten.
Die HFMK verläuft normalerweise mild. Die Symptome dauern in der Regel 5 bis 7 Tage.
Komplikationen, wie eine Hirnhautentzündung, Lähmungserscheinungen oder eine Entzündung des Gehirns, treten nur sehr selten auf.
In sehr seltenen Fällen können bei Neugeborenen lebenswichtige Organe wie Leber oder Herz erkranken.
Mehr als 80 Prozent der Menschen, die sich mit dem Virus angesteckt haben, zeigen keine Krankheitszeichen, können das Virus aber trotzdem weiterverbreiten.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit liegt bei 3 bis 10 Tagen (maximal bis 30 Tage).
Dauer der Ansteckungsfähigkeit
Während der ersten Woche der Erkrankung, insbesondere bei ulzerierten Bläschen, ist die Kontagiösität am höchsten. Da die Viren über Wochen mit dem Stuhl ausgeschieden werden, können die Personen sehr lange infektiös sein. Zudem ist der Anteil der infizierten Erwachsenen ohne Krankheitssymptome sehr hoch.
Vorbeugende Maßnahmen
Das Infektionsrisiko kann durch gute Händehygiene reduziert werden: Regelmäßiges und sorgfältiges Händewaschen mit Seife, besonders nach dem Windeln und nach dem
Toilettengang, spielen die entscheidende Rolle.
Enger Kontakt mit Erkrankten sollte vermieden werden.
Eine spezifische Therapie steht nicht zur Verfügung.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Da viele Erkrankungen asymptomatisch verlaufen und die Erreger wochenlang ausgeschieden werden können, kann ein Verbot für Erkrankte, die Einrichtung nicht zu besuchen, die Infektionskette alleine nicht unterbrechen.
Personen mit akuten Symptomen der HFMK sollten -Gemeinschaftseinrichtungen möglichst nicht besuchen, weil von ihnen das höchste Übertragungsrisiko ausgeht. Nach Genesung und nach Abheilung der Bläschen können die Kinder ohne schriftliches Attest die Gemeinschaftseinrichtung wieder betreten.
Nach dem Infektionsschutzgesetz besteht keine Meldepflicht bei HFMK. Davon ausgenommen sind gehäufte Erkrankungen in Gemeinschaftseinrichtungen.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Die infektiöse Borkenflechte ist eine Haut- und Weichteilinfektion, die durch das Bakterium Streptococcus pyogenes verursacht ist. Viele Menschen sind asymptomatische Träger dieses Bakteriums. Gleichzeitig ist das Bakterium Ursache für mehrere verschiedene Erkrankungen (z.B. Pharyngitis, Haut- und Weichteilinfektionen, generalisierte Infektionen).
Ausbrüche sind in allen Altersgruppen möglich.
Übertragungsweg
Die Übertragung erfolgt über Hautkontakt oder Schmierinfektion. Enges Zusammenleben z.B. in Schulen und Heimen begünstigt in jedem Lebensalter die Ausbreitung des Erregers.
Krankheitserscheinungen
Impetigo contagiosa ist eine oberflächliche Hautinfektion, die häufig im Gesicht (insbesondere um Mund und Nase) und an den Beinen auftritt.
Es bilden sich Bläschen, die aufbrechen und zu honiggelben Verkrustungen führen. Die Betroffenen machen oft keinen kranken Eindruck und haben kein Fieber. Wenn tiefere Hautschichten miteinbezogen sind, kann die Infektion mit Rötung, Schwellung, Schmerzen und dann auch Fieber begleitet sein.
Dauer der Ansteckungsfähigkeit
Patienten mit einer akuten Streptokokken-Infektion, die nicht mit Antibiotika behandelt wurden, können bis zu drei Wochen ansteckend sein.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 2 – 10 Tage.
Vorbeugende Maßnahmen
Wegen der weiten Verbreitung der Streptokokken sind die Möglichkeiten der Prävention begrenzt. Eine Schutzimpfung existiert nicht. Ein Schutz vor den Hautinfektionen wird durch allgemeine Aufklärung und die Gewährleistung einfacher öffentlicher Hygienemaßnahmen (Händehygiene, waschen von verunreinigten Textilien bei mindestens 60 °C, kurze und saubere Fingernägel, getrenntes Geschirr/Handtücher) erreicht.
Empfehlungen für die Gemeinschaftseinrichtung mit den Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34 Infektionsschutzgesetz (IfSG) dürfen an Impetigo contagiosa erkrankte Personen die Gemeinschaftseinrichtung nicht betreten. Eine Wiederzulassung zu Gemeinschaftseinrichtungen kann frühestens 24 Stunden nach Beginn einer wirksamen Antibiotikatherapie und dem Abklingen der Symptome erfolgen. Ohne antibiotische Therapie oder bei fortschreitenden Krankheitszeichen wie Fieber, schwerem Krankheitsgefühl und noch eiternden Hautveränderungen ist die Wiederzulassung frühestens 24 Stunden nach deren Abklingen möglich. Ein ärztliches Attest ist nicht erforderlich. Nach § 42 IfSG dürfen Personen, die an Impetigo contagiosa erkrankt sind keine Tätigkeit im Lebensmittelbereich ausüben. Für Kontaktpersonen zu unkomplizierten Erkrankten sind keine speziellen Maßnahmen erforderlich. Sie sollten jedoch über ihr Infektionsrisiko aufgeklärt werden, um im Erkrankungsfall einen rechtzeitigen Arztbesuch und Therapie zu gewährleisten.
Eine Meldepflicht nach dem Infektionsschutzgesetz besteht nicht, aber eine Benachrichtigungspflicht für die Gemeinschaftseinrichtungen.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Übertragung
Pertussis ist eine hoch ansteckende bakterielle Erkrankung der Atemwege. Verursacht wird die Erkrankung durch das Bakterium Bordetella pertussis. Pertussis kommt ganzjährig vor.
Übertragungsweg
Die Übertragung erfolgt durch Tröpfcheninfektion (Sprechen, Husten etc.). Beinahe jeder Kontakt zwischen Erkrankten und ungeschützten Gesunden führt zu einer Ansteckung.
Die Erreger können vorübergehend auch Gesunde mit Impfschutz besiedeln.
Krankheitserscheinungen
Pertussis kann über mehrere Wochen bis Monate andauern. Die typische Krankheitssymptomatik verläuft in drei Stadien.
Zu Beginn (= Stadium catarrhale) zeigen sich für 1 bis 2 Wochen Erkältungs-Beschwerden mit Schnupfen, Husten und Schwächegefühl, aber nur selten Fieber.
Im zweiten Stadium (= Stadium convulsivum) kommt es zu dem anfallsartigen Husten, der häufig mit dem typischen keuchenden Einziehen der Luft endet. Die Hustenanfälle können sehr quälend sein und treten bei Betroffenen gehäuft nachts auf. Oft führen die Hustenanfälle zum Herauswürgen von zähem Schleim und anschließendem Erbrechen. Fieber tritt selten auf. Dieses Stadium dauert in der Regel 4 – 6 Wochen.
In der 6- bis 10-wöchigen Erholungsphase (= Stadium decrementi) kommt es zum allmählichen Abklingen der Hustenanfälle.
Neugeborene und Säuglinge sind besonders gefährdet. Bei ihnen führt Pertussis nicht selten zu lebensgefährlichen Atemstillständen. Als Dauerschäden können geistige Störungen zurückbleiben. Weitere Komplikationen, insbesondere im ersten Lebensjahr und bei Älteren, können Lungenentzündung, Mittelohrentzündung, selten Krampfanfälle sein. Bei Geimpften verläuft Pertussis oft lediglich als langandauernder Husten.
Dauer der Ansteckungsfähigkeit
Die Gefahr einer Übertragung ist in den ersten beiden Krankheitswochen des ersten Stadiums am höchsten, also noch bevor die typischen Hustenanfälle auftreten. Sie kann für ca. 3 Wochen nach Beginn der Hustenattacken anhalten (also ca. 5 Wochen). Säuglinge können den Erreger auch länger ausscheiden.
Wird Pertussis mit einem Antibiotikum behandelt, verkürzt sich die Ansteckungsfähigkeit auf etwa 5 – 7 Tage nach Beginn der Therapie.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 6 – 20 Tage, meist 9 – 10 Tage.
Vorbeugende Maßnahmen
Wichtig ist ein frühzeitiger und vollständiger Impfschutz.
Die STIKO empfiehlt die Impfung im Rahmen der Grundimmunisierung für Säuglinge und Kleinkinder und sowie Auffrischungsimpfungen im Kindes-, Jugend- und Erwachsenenalter.
Seit März 2020 empfiehlt die STIKO eine Pertussis-Impfung für schwangere Frauen zu Beginn des 3. Trimenons. Ziel dieser Impfung ist die Reduzierung von Pertussis bei Neugeborenen und jungen Säuglingen.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34 Infektionsschutzgesetz (IfSG) dürfen Personen, die an Pertussis erkrankt oder dessen verdächtig sind, die Gemeinschaftseinrichtung nicht besuchen.
Eine Wiederzulassung kann für Erkrankte in der Regel ca. 5 Tage, je nach Art und Wirkstoff des antibiotischen Präparates, und bei Wohlbefinden erfolgen, bzw. wenn keine Antibiotikatherapie durchgeführt wurde, 21 Tage nach Beginn des Hustens.
Für Krankheitsverdächtige ist eine Wiederzulassung nach Vorliegen eines negativen Befundes (z.B. PCR) möglich.
Kontaktpersonen dürfen die Gemeinschaftseinrichtung besuchen, solange sie keinen Husten haben. Besteht bei Geschwisterkindern kein ausreichender Impfschutz, ist eine antibiotische Prophylaxe vom RKI empfohlen.
Das zuständige Gesundheitsamt ist unverzüglich über Erkrankungsfälle zu informieren.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Kopflausbefall ist weltweit verbreitet und kommt zu jeder Jahreszeit vor. Auch bei uns kommt es besonders in Gemeinschaftseinrichtungen für Kinder und Jugendliche immer wieder zum Auftreten von Kopfläusen.
Kopfläuse sind 2 – 3 mm große Parasiten, die auf Haaren gut krabbeln und klettern können; sie können nicht fliegen.
Der Lebenszyklus der Läuse verläuft in drei Stadien:
Ei, Larve und voll entwickelte Laus. Vom Ei bis zur ersten Eiablage einer voll entwickelten Laus dauert es in der Regel 3 Wochen. Im Laufe ihres 3 – 4-wöchigen Lebens können die weiblichen Läuse 100 – 150 Eier ablegen.
Befruchtete Weibchen heften ihre als Nissen bezeichneten ovalen ca. 0,8 mm langen Eier fest an die Haare, die sich weder ausschütteln, abstreifen noch auswaschen lassen.
Kopfläuse leben ausschließlich auf dem behaarten Kopf von Menschen. Sie saugen mit ihren Mundwerkzeugen mehrmals täglich Blut aus der Kopfhaut, was zu starkem Juckreiz führen kann.
Übertragungsweg
Übertragen werden die Läuse von Mensch zu Mensch; meist durch Haar-zu-Haar-Kontakt. Gelegentlich ist die Übertragung aber auch indirekt über Gegenstände (z.B. Kämme, Schals, Mützen etc.) möglich.
Ohne Wirt können sie maximal zwei bis drei Tage auf Gegenständen überleben.
Festgestellt wird der Befall oftmals erst, wenn sich die Kopfläuse nach einem Lebenszyklus von drei Wochen vermehrt haben und Nissen vorhanden sind. Da im Kopfhaar oft nur wenige Läuse vorhanden sind, gelingt es nicht leicht, die Läuse selbst zu entdecken. Besonders gut ist der Befall hinter den Ohren, in der Schläfen- und Nackengegend zu erkennen.
Dauer der Ansteckungsfähigkeit
Ansteckungsfähigkeit ist gegeben, solange die Betroffenen mit mobilen Läusen befallen und noch nicht adäquat behandelt sind.
Behandlung
Optimal ist eine Kombination von chemischen, physikalischen und mechanischen Maßnahmen. Behördlich anerkannt sind die Wirkstoffe Pyrethrum, Allethrin und Dimeticon oder ähnliche Öle. Bei Kindern unter 12 Jahren können diese Mittel ärztlich verordnet werden und werden von den Krankenkassen übernommen – das verordnete Mittel ist nach Packungsbeilage anzuwenden. Wir empfehlen jedoch in jedem Fall eine Wiederholungsbehandlung an Tag 8, 9 oder 10.
Nach diesem Zeitraum sind alle Larven aus den Eiern geschlüpft.
Die Entfernung der Nissen erfolgt durch gründliches Auskämmen des feuchten Haares mit einem Nissenkamm. Die Anwendung einer Pflegespülung erleichtert die Ablösung der Nissen vom Kopfhaar.
Weitere Maßnahmen
- Schlafanzüge, Bettwäsche, Handtücher und Leibwäsche sollen gewechselt und bei 60 °C (Koch-/Buntwäsche) gewaschen werden
- Alternativ sollen nicht bei 60 °C waschbare Textilien (zum Beispiel Stofftiere) für 3 – 4 Tage in luftdicht verschlossenen Mülltüten bei Raumtemperatur aufbewahrt werden
- Polstermöbel, Kuschelecken, textile Kopfstützen in Autos und alle Flächen, die mit dem Kopfhaar in Berührung gekommen sind, sollen gesaugt werden
Empfehlungen für die Gemeinschaftseinrichtungen mit Hinweisen auf die Wiederzulassung nach Erkrankung
Nach §34 Absatz 1 des Infektionsschutzgesetzes (IfSG) besteht für Personen, die in Gemeinschaftseinrichtungen betreut werden oder dort arbeiten, ein Betretungsverbot bei Kopflausbefall.
Die Erziehungsberechtigten sind verpflichtet, die Gemeinschaftseinrichtung umgehend über das Vorliegen eines Kopflausbefalls bei ihrem Kind zu unterrichten (§ 34 Abs.5 IfSG).
Die Gemeinschaftseinrichtung ist verpflichtet, das zuständige Gesundheitsamt über das Vorliegen von Kopflausbefall namentlich zu unterrichten (§ 34 Abs.6 IfSG).
Des Weiteren sollten die übrigen Kinder der Gruppe/Klasse sowie weitere enge Kontaktpersonen anonym über das Vorliegen von Kopflausbefall in der Einrichtung informiert werden. Durch entsprechendes Informationsmaterial werden die Erziehungsberechtigten aufgefordert, ihre Kinder auf Kopflausbefall zu untersuchen.
Für die Vorlage eines schriftlichen ärztlichen Attestes ist die Unterscheidung zwischen Erst- und Zweitbefall mit Läusen entscheidend.
Erstbefall
Für die Wiederzulassung ist eine Behandlungserklärung der Erziehungsberechtigten ausreichend. Die Wiederzulassung ist direkt nach Durchführung der ersten von zwei erforderlichen Behandlungen möglich.
Eine Nissenfreiheit ist nicht erforderlich!
Zweitbefall (wiederholter Befall innerhalb von 4 – 6 Wochen)
Voraussetzung für die Wiederzulassung in diesem Fall ist eine Bescheinigung des behandelnden Arztes.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Die Skabies kommt weltweit vor und betrifft Personen jeden Alters. Krätzmilben gehören zu den Spinnentieren. Die „Krätze“ des Menschen ist eine durch Krätzmilben verursachte infektiöse Hauterkrankung. Die Milbenweibchen sind mit 0,3 – 0,5 mm Größe kaum sichtbar. Sie legen ihre Eier in der Hornschicht der Haut ab und fressen dabei typische ca. 2,5 cm lange Milbengänge in die Haut. Vom Wirt getrennt bleiben Milben 1 – 2 Tage bei einer Temperatur von 21 °C lebensfähig.
Übertragungsweg
Die Ansteckung erfolgt hauptsächlich durch engen körperlichen Kontakt in der Familie und im Freundeskreis: Schlafen im selben Bett, Kuscheln, gemeinsame Benutzung von Handtüchern etc.
Krankheitserscheinungen
Krankheitszeichen bei Befall mit Krätzemilben können leichtes Brennen der Haut oder unterschiedlich starker Juckreiz sein, der vor allem bei Bettwärme verstärkt wird. In der nächsten Phase können sich mückenstichartige kleine rote Punkte bilden, die sich durch Kratzen entzünden können. Bevorzugt befallen werden die dünnen Hautbereiche zwischen den Fingern und Zehen, die Beugeseiten der Handgelenke und Ellenbogen, Knöchelregion, innere Fußränder, die Achselhöhlen und alle Hautstellen im Bereich der Unterwäsche.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 4 – 6 Wochen.
Behandlung
Die Behandlung muss individuell nach Empfehlung des behandelnden Arztes, durch Auftragen bzw. Einnehmen von speziellen Medikamenten (z.B. Cremes, Emulsionen und Tabletten) erfolgen.
Weitere Maßnahmen
- Schlafanzüge, Bettwäsche, Handtücher und Leibwäsche sollen gewechselt und bei 60 °C (Koch-/Buntwäsche) gewaschen werden
- Alternativ sollen nicht bei 60 °C waschbare Textilien (zum Beispiel Stofftiere) für 5 – 7 Tage in luftdicht verschlossenen Mülltüten bei Raumtemperatur aufbewahrt werden
- Polstermöbel, Sofakissen, textile Fußbodenbeläge sollen gesaugt werden (Filter und Beutel des Staubsaugers danach entsorgen)
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34 Infektionsschutzgesetz (IfSG) dürfen Personen Gemeinschaftseinrichtungen nicht betreten, wenn sie an Krätze erkrankt oder dessen verdächtig sind. Eltern müssen die entsprechende Einrichtung über eine Krätze-Erkrankung informieren. Die Leitung der Einrichtung muss unverzüglich das zuständige Gesundheitsamt informieren.
24 Stunden nach der Behandlung dürfen Gemeinschaftseinrichtungen wieder betreten werden.
Für enge Kontaktpersonen, z.B. im selben Haushalt lebend wie eine an Krätze erkrankte Person, ist eine zeitgleiche Behandlung und adäquate Information empfohlen.
Dies ist wichtig, da bei ungenügender Behandlung anderer erkrankter Familienmitglieder und engen Kontaktpersonen mit häufigen Rückfällen und weiterer Ausbreitung der Erkrankung zu rechnen ist.
Für die Vorlage eines schriftlichen ärztlichen Attestes ist die Unterscheidung zwischen Erst- und Zweitbefall bei Skabies entscheidend.
Vor Wiederzulassung ist es für Gemeinschaftseinrichtungen sinnvoll einen Nachweis über die ärztliche Verschreibung einer Therapie zu verlangen (z.B. Kopie oder Foto des Rezeptes).
Erstbefall
Für die Wiederzulassung ist kein ärztliches Attest erforderlich.
Zweitbefall (wiederholter Befall innerhalb von 3 Monaten)
Voraussetzung für die Wiederzulassung in diesem Fall ist eine Bescheinigung des behandelnden Arztes.
Hinweis: Diese Infos gelten nur für gewöhnliche Skabies, nicht für Skabies crustosa.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Übertragung
Masern sind eine hoch ansteckende virusbedingte Erkrankung, die weltweit vorkommt. Eine Maserninfektion ist keine harmlose Krankheit, denn bei etwa jedem zehnten Betroffenen treten Komplikationen auf.
In Deutschland ist die Häufigkeit von Masern-Erkrankungen durch Impfungen stark zurückgegangen. Trotzdem kommt es immer wieder zu Häufungen von Krankheitsfällen bei ungeschützten Personen.
Übertragungsweg
Masern – eine der ansteckendsten Krankheiten der Menschen überhaupt – werden durch das Einatmen infektiöser Tröpfchen, die beim Sprechen, Husten und Niesen entstehen, übertragen. Es kommt bereits nach kurzer Kontaktzeit zu einer Infektion und diese löst bei fast allen ungeschützten Infizierten klinische Symptome aus.
Masernviren wurden nach Kontamination noch nach 2 Stunden in der Luft nachgewiesen. Daher ist eine Übertragung ohne direkten Kontakt möglich.
Krankheitserscheinungen
Die Erkrankung verläuft in zwei Phasen: Sie beginnt im katarrhalischen Stadium mit Fieber, Husten, Schnupfen, Augenentzündungen und Rötung am Gaumen und Rachen sowie häufig auch Durchfall. Beweisend für die Infektion sind die auf der Mundschleimhaut erkennbaren kalkspritzerartigen, weißen Flecken (Koplik-Flecken). Nach einigen Tagen tritt das typische Masern-Exanthem auf (bräunlich-rosafarbene Hautflecken, beginnend im Gesicht und hinter den Ohren). Der Ausschlag geht mit Fieber einher und bleibt 4 – 7 Tage bestehen. Dabei kann es zu einer Schuppung der Haut kommen.
Die Masernvirusinfektion bedingt eine vorübergehende Immunschwäche, die länger andauern kann.
Auch wenn die akute Erkrankung bereits überstanden ist, können daher verschiedene Folgeerkrankungen (Mittelohr-, Lungen- oder Hirnentzündung) auftreten.
Sehr selten tritt mehrere Jahre nach einer durchgemachten Maserninfektion eine sogenannte Subakute Sklerosierende Panenzephalitis (SSPE). Die SSPE ist eine fortschreitende Entzündung des Gehirns und des Nervensystems und verläuft immer tödlich.
Besonders gefährdet sind Säuglinge, die zu jung für eine Impfung sind, sowie ungeimpfte Jugendliche und junge Erwachsene.
Besonders schwerwiegende Verläufe werden bei Personen mit Immunschwäche beobachtet. Die Sterberate liegt in entwickelten Ländern bei 0,1 bis 1 Promille.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit beginnt bereits 4 Tage vor Auftreten des Exanthems und hält bis 4 Tage nach Auftreten des Exanthems an. Unmittelbar vor Erscheinen des Exanthems ist sie am größten.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 7 – 21 Tage, im Durchschnitt 10 – 14 Tage bis zum Beginn der ersten Symptome und 14 – 17 Tage bis zum Ausbruch des Exanthems.
Vorbeugende Maßnahmen
Wer einmal an Masern erkrankt war oder vollständig geimpft ist, ist lebenslang vor einer Ansteckung geschützt.
Die STIKO empfiehlt die Masernimpfung als Kombinationsimpfung mit Mumps, Röteln und ggf. Varizellen als sogenannte MMR-/MMRV-Impfung. Die erste Impfung ist beim Kleinkind zwischen dem 11. und 14. Lebensmonat empfohlen, die zweite Impfung zwischen dem 15. und 23. Lebensmonat.
Mit Inkrafttreten des Masernschutzgesetzes gilt seit dem 1. März 2020 die Nachweispflicht eines ausreichenden Masernschutzes (2-malige Impfung oder labordiagnostischer Immunitätsnachweis) für nach dem 31.12.1970 geborene Personen, die mindestens ein Jahr alt sind und
- in einer Gemeinschaftseinrichtung nach § 33 Nummer 1 bis 3 IfSG (Infektionsschutzgesetz) betreut werden
- die bereits vier Wochen in einem Kinderheim betreut werden oder in einer Gemeinschaftsunterkunft für Asylbewerber/Flüchtlinge/Spätaussiedler untergebracht sind
- die in Gesundheitseinrichtungen, Gemeinschaftseinrichtungen oder Gemeinschaftsunterkünften tätig sind
Empfehlungen für die Gemeinschaftseinrichtung mit -Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34 Infektionsschutzgesetz (IfSG) dürfen Personen, die an Masern erkrankt oder dessen verdächtig sind die Gemeinschaftseinrichtung nicht betreten. Gemeinschaftseinrichtungen dürfen erst nach Abklingen der klinischen Symptome, jedoch frühestens am 5. Tag nach Auftreten des Exanthems wieder besucht werden.
Ein schriftliches ärztliches Attest ist hierfür nicht erforderlich. Dennoch kann dieses zur Absicherung aller Beteiligten zweckmäßig sein.
Für Personen, die Kontakt zu einem Masern-Erkrankten hatten und nicht ausreichend geschützt sind, ist, möglichst innerhalb von drei Tagen nach dem Kontakt, eine MMR-Impfung als Riegelungs-Impfung empfohlen. Für Kontaktpersonen, die den MMR-Impfstoff nicht bekommen dürfen (z.B. Säuglinge unter 6 Monaten und Schwangere) besteht nach Empfehlung der STIKO die Möglichkeit der vorübergehenden Vorbeugung einer Ansteckung mit Antikörpern (Immunglobulingabe).
Kontaktpersonen, die nicht ausreichend geschützt sind, werden für die Dauer von 21 Tagen nach dem letzten infektionsrelevanten Kontakt von der Gemeinschaftseinrichtung ausgeschlossen.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Übertragung
Mumps ist eine weit verbreitete Erkrankung, die durch das Mumpsvirus hervorgerufen wird und in jedem Lebensalter auftreten kann. Infektionen treten ganzjährig auf.
Übertragungsweg
Die Übertragung erfolgt vor allem durch Tröpfcheninfektion und direkten Speichelkontakt, seltener durch mit Speichel kontaminierte Gegenstände. Auf Oberflächen und Gegenständen bleiben Mumpsviren nur wenige Stunden infektiös.
Krankheitserscheinungen
Die Erkrankung kann sich durch grippeähnliche Krankheitszeichen wie Mattigkeit, Appetitlosigkeit, Kopf- und Gliederschmerzen sowie Fieber ankündigen. Typisches Zeichen ist eine schmerzhafte, entzündliche Schwellung der Ohrspeicheldrüse, die ein- oder beidseitig auftreten kann. Die Schwellung dauert meist etwa drei bis acht Tage an. Auch die Speicheldrüsen im Unterkiefer bzw. unter der Zunge sowie die benachbarten Lymphknoten können anschwellen. Mindestens ein Drittel der Infektionen verläuft ohne oder nur mit geringfügigen Beschwerden. Vor allem bei Kindern unter fünf Jahren treten oft nur erkältungsähnliche Beschwerden auf. In vielen Fällen bleibt Mumps daher unerkannt.
Mit zunehmendem Alter steigt das Risiko, Komplikationen oder Spätschäden zu entwickeln. Dazu gehören Hirnhautentzündungen, Hörschäden, Entzündungen der Bauchspeicheldrüse.
Bei Jugendlichen und erwachsenen Männern kann das Mumpsvirus die Hoden befallen und eine Unfruchtbarkeit verursachen.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit ist 2 Tage vor Erkrankungsbeginn bis 4 Tage danach am größten. Insgesamt kann eine infizierte Person 7 Tage vor bis 9 Tage nach Auftreten der Drüsenschwellung ansteckend sein.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt in der Regel 16 – 18 Tage (12 – 25 Tage sind möglich).
Vorbeugende Maßnahmen
Die wirksamste Vorbeugung ist die Schutzimpfung gegen Mumps. Die Impfung erfolgt mit einem sogenannten MMR- bzw. MMRV- Kombinationsimpfstoff, der neben Mumps auch vor Masern, Röteln und Windpocken schützt.
Die STIKO hat die 2-malige Impfung im Kleinkindalter empfohlen.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34 Infektionsschutzgesetz (IfSG) dürfen an Mumps erkrankte Personen die Gemeinschaftseinrichtung frühestens 5 Tage nach Erkrankungsbeginn und nach Abklingen der Symptome wieder betreten. Ein schriftliches ärztliches Attest ist nicht erforderlich.
Kontaktpersonen dürfen die Gemeinschaftseinrichtung nur mit Nachweis der Immunität (2-malige Impfung oder labordiagnostischer Titernachweis) betreten.
Ohne Nachweis darf die Einrichtung für die Dauer der mittleren Inkubationszeit von 18 Tagen nicht betreten werden.
Das Gesundheitsamt muss über die Leitungen der Gemeinschaftseinrichtung unverzüglich informiert werden.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Übertragung
Ringelröteln werden von Parvovirus B19 ausgelöst. Sie haben mit den Röteln, außer dem Namen nichts gemeinsam. Oft verlaufen Ringelröteln völlig unbemerkt oder wie ein leichter grippaler Infekt. Erkrankt jedoch eine schwangere Frau, kann das ungeborene Kind Schaden erleiden.
Wer die Krankheit einmal überstanden hat, ist lebenslang geschützt. In Gemeinschaftseinrichtungen häufen sich die Krankheitsfälle vor allem vom Spätwinter bis Frühsommer.
Übertragungsweg
Die Viren werden über feinste Speichel-Tröpfchen beim Niesen, Husten oder Sprechen von Mensch zu Mensch übertragen. Eine Ansteckung über Hände oder Gegenstände wie zum Beispiel Türklinken, Spielzeug ist auch möglich.
Krankheitserscheinungen
Die Krankheit verläuft häufig ohne oder mit nur leichten Krankheitszeichen wie bei einem grippalen Infekt. Dabei können Fieber, Schwellung der Lymphknoten, Kopfschmerzen und Unwohlsein auftreten. 1 – 2 Wochen nach Ansteckung bildet sich zunächst eine schmetterlingsförmige, großfleckige Rötung auf beiden Wangen. Ein bis zwei Tage später zeigen sich fleckförmige, rote Hautveränderungen auf Schulter, Oberarmen, Oberschenkel und Gesäß, die sich in ihrer Form ändern können und sich später Ringelförmig ausbilden. Der Ausschlag blasst nach 7 bis 10 Tagen ab.
Komplikationen sind selten. Gefährdet sind besonders schwangere Frauen, die Ringelröteln noch nicht durchlaufen haben. Während der Schwangerschaft, besonders bis einschließlich der 20. Schwangerschaftswoche, können die Viren auf das ungeborene Kind übertragen und die Blutbildung des Ungeborenen lebensgefährlich geschädigt werden.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit ist in den Tagen vor Auftreten des Hautausschlages am höchsten. Sobald der Hautausschlag auftritt, geht die Ansteckungsgefahr deutlich zurück.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Zeit zwischen der Ansteckung und dem Auftreten des typischen Hautausschlages beträgt ca. 1 bis 2 Wochen.
Vorbeugende Maßnahmen
Gegen Ringelröteln gibt es keinen Impfstoff. Die Basishygienemaßnahmen können das Übertragungsrisiko reduzieren. Eine spezifische Therapie ist nicht erforderlich.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Ein Ausschluss der erkrankten Kinder von der Gemeinschaftseinrichtung ist bei sichtbarem Ausschlag nicht notwendig, sofern keine Begleitsymptome (z.B. Fieber) mehr vorliegen.
Die Eltern aller Kinder und alle Mitarbeiter*innen der Einrichtung sollten wegen der genannten Komplikationen umgehend informiert werden.
Nach dem Infektionsschutzgesetz besteht keine Meldepflicht bei Ringelröteln, außer bei Erkrankungshäufungen in Gemeinschaftseinrichtungen.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Übertragung
Röteln sind eine hochansteckende Infektion durch das Röteln-Virus. Sie kommen weltweit vor und sind besonders gefährlich für ungeborene Kinder, wenn die Schwangere keine schützenden Antikörper hat. In Regionen, in denen der MMR-Impfstoff nicht verimpft wird, erkranken die meisten ungeimpften Menschen bereits als Kinder oder Kleinkinder.
Übertragungsweg
Die Übertragung erfolgt am häufigsten durch Tröpfcheninfektion. Dabei können sich die Erreger beim Husten, -Niesen oder Sprechen in der Luft verbreiten und von anderen eingeatmet werden. Schwangere, die an Röteln erkranken, können die Viren auf das ungeborene Kind übertragen.
Eine Ansteckung kann über jede ungeimpfte Person erfolgen.
Krankheitserscheinungen
Häufig besteht nur eine milde Symptomatik. Krankheitszeichen sind Lymphknotenschwellung (im Nacken und hinter den Ohren), Kopfschmerzen, Bindehautentzündung, subfebrile Temperaturen und ein leichter Infekt der oberen Luftwege. Danach kommt es zu einem kleinfleckigen Hautausschlag, der im Gesicht beginnt und sich über den Körper ausbreitet. Nach 1 – 3 Tage verschwindet dieser wieder. Es kann auch zu Gelenkbeschwerden kommen.
Seltene Komplikationen sind Bronchitis, Mittelohrentzündung, Gehirnentzündungen etc.
Die größte Gefahr einer Rötelninfektion besteht darin, dass sich eine Frau in den ersten 12 Wochen einer Schwangerschaft infiziert. Hierbei werden die Röteln-Viren von der schwangeren Frau auf ihr ungeborenes Kind übertragen, die sogenannten Röteln-Embryopathie. Dabei können beim Kind schwere Schädigungen an Herz, Augen, Ohren und seltener an anderen Organen wie Gehirn, Leber oder Milz auftreten. Ab der 13. Schwangerschaftswoche nimmt das Risiko einer Schädigung deutlich ab.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit besteht bereits 7 Tage vor Ausbruch des Exanthems und dauert bis zu 7 Tage nach dem Auftreten des Exanthems.
Kinder, die an einer Röteln-Embryopathie erkrankt sind, können das Virus über die Atemwege und den Urin bis zu einem Alter von einem Jahr in hohen Mengen ausscheiden.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 14 – 21 Tage.
Vorbeugende Maßnahmen
Die beste und wirksamste Vorbeugung ist die Röteln-Impfung. Die STIKO empfiehlt eine Impfung gegen Röteln in Kombination mit einer Impfung gegen Masern, Mumps und ggf. Varizellen als sogenannte MMR-/MMRV-Impfung.
Die 1. Impfung sollte beim Kleinkind im Alter von 11 – 14 Monaten durchgeführt werden, die 2. Impfung kann im Alter von 15 – 23 Monaten erfolgen. Grundsätzlich wird von einer lebenslangen Immunität nach zweimaliger Impfung ausgegangen.
Es ist wichtig, sowohl Mädchen als auch Jungen zu impfen, um Schwangere vor Röteln zu schützen.
Frauen im gebärfähigen Alter sollten vor der ersten Schwangerschaft zweimal geimpft sein. Eine Impfung gegen Röteln während der Schwangerschaft ist nicht zulässig.
Alle ungeimpften oder nur einmal geimpften Personen in Gemeinschaftseinrichtungen sollten möglichst frühzeitig eine Masern-/Mumps-/Röteln-Impfung (ggfs. MMRV) erhalten.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Gemäß § 34 IfSG dürfen Personen, die an Röteln erkrankt oder dessen verdächtig sind die Gemeinschaftseinrichtung nicht betreten.
Eine Wiederzulassung zu Gemeinschaftseinrichtungen ist nach Abklingen der klinischen Symptome, jedoch frühestens am 8. Tag nach Beginn des Hautausschlages möglich. Ein Attest ist nicht erforderlich, kann aber dennoch zur Absicherung aller Beteiligten zweckmäßig sein.
Kontaktpersonen, die keinen ausreichenden Impfschutz oder eine ärztliche Bescheinigung mit einer labordiagnostischen Bestätigung der ausreichenden Immunität haben, werden für 21 Tage von Gemeinschaftseinrichtungen ausgeschlossen.
Die Meldung muss dem Gesundheitsamt spätestens 24 Stunden nach Kenntnis vorliegen, um neben einer -Beratung ggf. Maßnahmen zur Verhütung der Weiterverbreitung einleiten zu können.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Scharlach ist eine durch Bakterien (Streptokokken) verursachte Infektionskrankheit. Es gibt verschiedene Bakterienstämme, von denen jeder Einzelne Scharlachsymptome verursachen kann. Da eine durchgemachte Infektion nur eine Immunität gegen bestimmte Stämme hinterlässt, kann es mehrfach zu Scharlachinfektionen kommen. Sie gehören zu den häufigsten bakteriellen Erkrankungen im Kindesalter.
Echte Scharlachinfektionen sind Streptokokkeninfektionen meist in Form einer Angina und mit charakteristischem Exanthem (ausgelöst durch ein spezielles Toxin). Streptokokkeninfektionen ohne Exanthem sind z.B. die Streptokokken-Angina oder auch eitrige Haut- und Weichteilinfektionen, wie die ansteckende Borkenflechte.
Übertragungsweg
Die Übertragung des Scharlachs erfolgt durch Tröpfcheninfektion. Neben der Übertragung von Mensch zu Mensch ist auch eine Übertragung über Gegenstände wie zum Beispiel Spielzeug möglich.
Krankheitserscheinungen
Der Verlauf des Scharlachs kann unterschiedlich stark ausgeprägt sein. Der Beginn kann akut sein mit Übelkeit, Erbrechen, Schüttelfrost, hohem Fieber und Halsschmerzen. Die Rachenmandeln sind in der Regel gerötet und angeschwollen, oft mit gelben Stippchen belegt, der Gaumen kann fleckig gerötet sein, die Zunge ist anfänglich dick weißlich belegt. Der Zungenbelag stößt sich nach mehreren Tagen ab und hinterlässt eine himbeerartig aussehende Zunge. Das Gesicht ist mit Aussparung der Haut um den Mund herum (blasses Munddreieck) gerötet. Es entwickelt sich ein feinfleckiger Ausschlag, der am Oberkörper beginnt und sich über den Stamm bis auf Arme und Beine ausbreitet.
Nach Abklingen des Ausschlags (meist nach 6 – 9 Tagen) kann sich die Haut an Händen und Füßen abschälen.
Die Komplikationen, die der Scharlach verursacht, sind unabhängig vom Schweregrad des Verlaufs.
Ohne eine Penicillintherapie kann es einige Wochen nach der Scharlachinfektion zu Erkrankungen der Niere, des Herzens, der Gelenke und des zentralen Nervensystems kommen, die auch chronisch verlaufen können.
Dauer der Ansteckungsfähigkeit
Patienten mit einer akuten Streptokokkeninfektion, die nicht spezifisch behandelt wurden, können bis zu 3 Wochen ansteckend sein, unbehandelte Patienten mit eitrigen Ausscheidungen auch länger. Nach Beginn einer wirksamen antibiotischen Therapie erlischt die Ansteckungsfähigkeit nach etwa 24 Stunden.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit beträgt 1 – 3 Tage, selten länger.
Vorbeugende Maßnahmen
Eine Impfung gegen Scharlach ist nicht verfügbar. Die Basishygienemaßnahmen mit den üblichen Desinfektionsmitteln können das Übertragungsrisiko reduzieren. Spezielle Desinfektionsmaßnahmen sind nicht erforderlich.
Bei Ausbrüchen ist die Diagnose schnell zu sichern und bei allen Erkrankten, auch denen mit einem symptomarmen Verlauf eine antibiotische Therapie einzuleiten, um eine weitere Ausbreitung zu verhindern und das Risiko für Folgeerkrankungen zu reduzieren. Kontaktpersonen sollten über ihr Infektionsrisiko und die mögliche Symptomatik aufgeklärt werden, um gegebenenfalls einen rechtzeitigen Arztbesuch vorzunehmen und je nach ärztlichem Ermessen eine antibiotische Therapie einzuleiten.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Personen, die an Scharlach oder anderen Streptokokkeninfektionen erkrankt oder dessen verdächtig sind dürfen die Gemeinschaftseinrichtung nicht besuchen oder dort tätig sein.
Eine Wiederzulassung zu Gemeinschaftseinrichtungen kann nach Beginn einer wirksamen Antibiotikatherapie und dem Abklingen der Symptome frühestens nach 24 Stunden erfolgen.
Personen, die keine Antibiotika einnehmen, dürfen frühestens 24 Stunden nach Abklingen der Symptome die Gemeinschaftseinrichtung wieder besuchen oder dort tätig sein.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
Erreger/Vorkommen
Das Varizella-Zoster-Virus (VZV) kann 2 verschiedene klinische Krankheitsbilder verursachen:
- bei Erstinfektion: Varizellen (Windpocken)
- nach früher durchgemachten Windpocken: Herpes zoster (Gürtelrose)
Übertragungsweg
Windpocken sind hochansteckend und können selbst über einen großen Abstand durch den „Wind“ übertragen werden. Die Viren werden meistens durch das Einatmen von winzigen Speicheltröpfchen aufgenommen, die Erkrankte beim Atmen, Husten, Niesen oder Sprechen in der Luft verbreiten. Fast jeder Kontakt zwischen einer ungeschützten Person und einem an Windpocken Erkrankten führt zu einer Ansteckung. Besonders ansteckend ist auch die Flüssigkeit der Bläschen, wenn diese platzen. So können die Viren beim Kratzen des Ausschlags oder der Krusten an Hände gelangen und dann von Hand zu Hand weitergegeben werden. Von den Händen werden die Viren leicht auf die Schleimhäute von Mund oder Nase übertragen.
Auch außerhalb des Körpers können die Viren einige Stunden bis wenige Tage ansteckend bleiben. Mögliche Übertragung: Türgriffe, Handläufe, Wasserhähne, Spielsachen etc.
Krankheitserscheinungen
Erste Krankheitszeichen bei Windpocken können leichtes Fieber und Erkältungssymptome sein. Dann treten schubweise Bläschen am gesamten Körper auf.
Einen besonders schwerwiegenden Verlauf können Windpocken bei Patienten nehmen, die an einer Immunschwäche oder einer schweren Hauterkrankung (z.B. Neurodermitis) leiden.
Dauer der Ansteckungsfähigkeit
Die Ansteckungsfähigkeit der Varizellen beginnt 1 – 2 Tage vor Auftreten des Exanthems und endet mit dem vollständigen Verkrusten aller bläschenförmigen Effloreszenzen, in der Regel 5 – 7 Tage nach Exanthembeginn.
Inkubationszeit (Zeit zwischen Ansteckung und Auftreten der Krankheitszeichen)
Die Inkubationszeit der Varizellen liegt im Durchschnitt bei 14 – 16 Tagen, kann aber zwischen 8 – 21 Tagen, selten bis zu 28 Tagen betragen.
Vorbeugende Maßnahmen
Seit August 2004 ist die Varizellen-Schutzimpfung von der STIKO für alle Kinder ab dem Alter von 11 Monaten empfohlen. Die 2. Dosis soll im Alter von 15 Monaten verabreicht werden.
Auch für ungeschütztes Personal in verschiedenen Gesundheitsberufen, sowie Mitarbeiter bei Neueinstellungen in Gemeinschaftseinrichtungen für das Vorschulalter ist die Impfung zum Schutz vor Erkrankung und der Weiterverbreitung der Windpocken von der Stiko empfohlen.
Schwangere und Frauen mit Kinderwunsch sollten bei Windpockenkontakt umgehend ihren Frauenarzt auf eine Impfung ansprechen. Eine Windpockeninfektion ist für Schwangere gefährlich. Im ersten und zweiten Trimenon kann es zu schweren Fehlbildungen und neurologischen Schädigungen des Kindes kommen. Erkrankt die Schwangere um den Geburtstermin, kann eine Windpockeninfektion lebensbedrohlich für das Kind sein.
Auch für Personen mit Vorerkrankungen oder Erkrankungen des Immunsystems sind schwere Krankheitsverläufe bekannt.
Empfehlungen für die Gemeinschaftseinrichtung mit Hinweisen auf die Wiederzulassung nach Erkrankung
Nach § 34(1) IfSG dürfen Personen, die an Windpocken erkrankt oder dessen verdächtig sind die Gemeinschaftseinrichtungen nicht betreten.
Auch nicht geimpfte, nach 2004 geborene im Haushalt lebende Kontaktpersonen (z.B. Geschwisterkinder, erwachsene Personen) dürfen laut Empfehlung des RKI Gemeinschaftseinrichtungen für die Dauer der mittleren Inkubationszeit (16 Tage) nicht betreten. 1 x geimpfte und Inkubationsgeimpfte dürfen Gemeinschaftseinrichtungen nur besuchen, falls sichergestellt ist, dass in der Einrichtung keine Risikopersonen arbeiten oder betreut werden (Menschen mit Neurodermitis, unter Immunsuppression etc.). Ansonsten gilt auch für diese Personen der Ausschluss aus der Einrichtung für 16 Tage nach letztem Kontakt.
Eine Wiederzulassung nach einer Windpockenerkrankung ist in der Regel nach vollständigem Verkrusten aller Bläschen und bei Wohlbefinden, meist nach ca. 7 Tagen, möglich. Ein Attest ist nicht erforderlich.
Weitere Infos: Für zusätzliche Auskünfte steht Ihnen das Gesundheitsamt des Regionalverbandes Saarbrücken gerne zur Verfügung.
Kinder- und Jugendgesundheitsdienst, Fon 0681 506-5404
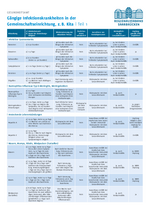
Gängige Infektionskrankheiten in der Kita
Das Gesundheitsamt hat eine Übersicht über die gängigsten Infektionskrankheiten in Kindertageseinrichtungen zusammengestellt. Darin enthalten sind neben Informationen zur Inkubationszeit auch Hinweise zur Meldepflicht, dem Ausschluss von Kontaktpersonen sowie zur Wiederzulassung erkrankter Personen.
Erkältung, Corona, RS-Virus oder doch Influenza?
Insbesondere in den Herbst- und Wintermonaten kommt es immer wieder zu einem Anstieg der Erkrankungszahlen in Einrichtungen wie Kindergärten und Schulen. Grund hierfür sind mehrere verschiedene Erreger, die gleichzeitig im Umlauf sind. Neben Erkältungs- und Grippe-Erregern sind dies auch Corona- und RS-Viren.
Aus diesem Anlass hat das Gesundheitsamt die wichtigsten Informationen in einem Infoblatt zusammengestellt.
Weitere Informationen zu Atemwegserkrankungen bei Kindern sowie speziell zum RS-Virus hat die Bundeszentrale für gesundheitliche Aufklärung (BZgA) zusammengetragen.